Dintre toate bolile coloanei vertebrale asociate cu simptome neurologice, cele mai frecvente sunt procesele degenerative-distrofice, precum osteocondroza.
Această boală a coloanei vertebrale este o leziune degenerativă a cartilajului dintre discurile coloanei vertebrale asociată cu modificări reactive ale vertebrelor adiacente, articulațiilor intervertebrale.
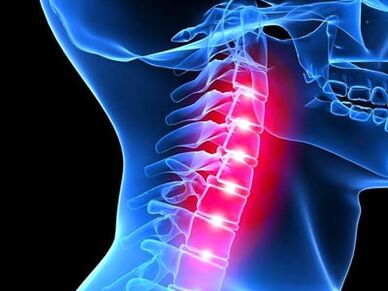
Regiunea cervicală este formată din șapte vertebre, care sunt desemnate ca C1, C2, C3, C4, C5, C6, C7. Ele încep de la baza craniului și se deplasează în jos pe coloana vertebrală. Funcțiile coloanei cervicale sunt de a susține capul, de a proteja măduva spinării, inclusiv trunchiul cerebral și de a muta capul în diferite forme. De fapt, coloana cervicală este partea cea mai mobilă a coloanei vertebrale.
Ce este osteocondroza cervicală? Osteocondroza cervicală este o consecință a modificărilor care apar la nivelul discurilor intervertebrale din coloana cervicală. Discurile intervertebrale sunt situate între fiecare vertebre, oferă amortizare și ajută la susținerea coloanei vertebrale. Modificările care apar în timpul formării bolii duc la simptome dureroase din cauza presiunii asupra rădăcinilor nervoase.
Condiții pentru apariția bolii

Osteocondroza regiunii cervicale este un proces inflamator care are loc în țesuturile cartilajului, deteriorarea acestora și procesele distrofice în ele. În coloana vertebrală, cartilajul este situat în discurile intervertebrale.
Osteocondroza cervicală este un termen folosit pentru a descrie un grup de tulburări care afectează coloana vertebrală. Etiologia exactă este necunoscută, dar cauzele genetice, traumatismele repetitive, anomaliile vasculare, factorii mecanici și dezechilibrele hormonale pot influența dezvoltarea acesteia.
Conform teoriei moderne, osteocondroza cervicală este o boală care se dezvoltă dacă există două afecțiuni:
- Decompensarea sistemelor trofice. Este asociat cu alte boli (tractul gastrointestinal, ficat, pancreas). Toate aceste boli duc la încălcări ale homeostaziei.
- Sarcină excesivă pe segmentele coloanei vertebrale. Ele pot fi explicate prin caracteristicile congenitale ale coloanei vertebrale (sacralizare, canal spinal îngust).
De exemplu, dintre copiii care fac adesea sport, cu vârsta cuprinsă între 5 și 12 ani, 40% dezvoltă osteocondroză a regiunii cervicale. Osteocondroza cervicală este o boală comună. Prevalența osteocondrozei în lume este estimată la aproximativ 80%. Osteocondroza cervicală este un precursor al unei boli care afectează întreaga coloană vertebrală, care se numește „osteocondroză generalizată".
Mecanismul declanșării bolii
Modificările patologice ale bolii afectează discurile intervertebrale, vertebrele, țesuturile. Deoarece oasele coloanei cervicale sunt mai puțin stabile decât vertebrele din mijlocul și cel inferior, ele se pot schimba, rupe sau mișca cu ușurință.
Vertebrele sunt conectate prin procese articulare pe trei laturi. Nucleul pulpos, situat în discurile intervertebrale care leagă corpurile vertebrale în fața coloanei vertebrale, îndeplinește funcția de distribuție a sarcinii. Când există o sarcină axială asupra coloanei vertebrale, nucleul pulpos îndeplinește funcția de reducere a presiunii.
Dacă sarcina asupra coloanei vertebrale este prea mare, se formează fisuri pe inelul fibros, prin care nucleul pulpos este stors. Astfel, se formează o hernie. Deoarece o parte a nucleului pulpos este stoarsă, proprietățile de depreciere sunt încălcate, sarcina asupra coloanei vertebrale devine neuniformă și foramenele intervertebrale se îngustează. O scădere a înălțimii discului duce la convergența corpurilor vertebrale. Oasele devin mai dense, încep să se formeze excrescențe osoase (osteofite).
În acest caz, are loc îngustarea canalului spinal, nu există suficient spațiu pentru artera vertebrală. În acest sens, aportul de sânge este parțial limitat, nervii sunt comprimați. Ceea ce duce la o scădere a oxigenului furnizat de artera vertebrală și la inflamație. Modificările patologice duc și la tulburări respiratorii și de coordonare. Aceste tulburări hipoxice sunt veriga principală în originea osteocondrozei cervicale.
Etapele dezvoltării bolii
Osteocondroza regiunii cervicale trece prin 4 stadii de dezvoltare:
- Bulgerea discului. Forța discului depinde de capacitatea sa de a ține nucleul pulpos. Cu toate acestea, este posibil să nu poată rezista la încărcare excesivă. După o presiune puternică repetată, pereții discului încep să slăbească și să se întindă. Ca rezultat, nucleul pulpos începe să se împingă spre exterior, creând o umflătură a discului. În timp, dacă sarcina care acționează asupra lor nu scade, proeminența va crește în dimensiune. Ca urmare, umflatura poate deveni atât de mare încât începe să se inflameze, rezultând sciatică.
- Proeminența discului. A doua etapă a degenerarii discului se caracterizează prin ruperea inelului din cauza mișcărilor repetitive și a stresului. Bulbul devine mai slab și incapabil să conțină nucleul pulpos. Inflamația se intensifică, apare durerea. Dacă în acest moment boala este detectată și sunt luate toate măsurile necesare, atunci osteocondroza cervicală poate fi evitată. Dacă nu căutați ajutor, continuând să încărcați coloana vertebrală, osteocondroza vertebrelor cervicale va trece la etapa următoare.
- La a treia etapă de dezvoltare, inelul fibros se rupe. Nucleul pulpos începe să se scurgă în cantități mici. Această etapă se caracterizează prin durere severă, amorțeală. Analgezicele vă vor ajuta să scăpați de sindromul durerii. Nu este prea târziu pentru a începe tratamentul.
- A patra etapă este cea finală. Integritatea discului este ruptă, nu își mai îndeplinește pe deplin funcțiile, deoarece înălțimea discului scade din cauza pierderii fluidului intern. Sindromul durerii se agravează pe zi ce trece. Inflamația pune presiune directă asupra tuturor țesuturilor moi și a nervilor.
Ca urmare a procesului degenerativ, care se află în stadiile 3 sau 4, se poate dezvolta artrita gâtului. De aceea, cu orice durere în gât, ar trebui să consultați un medic.


















